A degeneração da mácula relacionada à idade, ou DMRI, é uma doença degenerativa da mácula. Esta região é a parte central da retina, responsável pelo foco da visão, pela visão central. A DMRI é associada ao envelhecimento da retina e, por isso, ocorre em pacientes com mais de 60 anos.
Por causa deste envelhecimento, o tecido que fica logo abaixo da retina, chamado de epitélio pigmentar, perde a capacidade de limpar o material resultante da atividade metabólica da retina. O acúmulo desta “sujeira” na mácula leva ao aparecimento das drusas, que são os primeiros sinais da DMRI.
Quem pode ter degeneração macular relacionada à idade?
Normalmente a DMRI ocorre em pessoas com mais de 60 anos, principalmente caucasianos (de pele branca). Outros fatores de risco importantes são história familiar, tabagismo e exposição ao sol. Raramente, indivíduos jovens com menos de 60 anos podem apresentar sinais da doença. Nestes casos, uma investigação clínica mais detalhada pode ser necessária.
Como enxerga uma pessoa com degeneração da mácula?
Os principais sintomas são distorção e/ou perda de visão central. Nas fases iniciais da doença os sintomas são leves e às vezes difíceis de serem percebidos pelo paciente. Daí a importância de uma avaliação anual preventiva. Quanto mais cedo é feito o diagnóstico, maior as chances de preservar a visão!

Como prevenir a degeneração macular?
Tenha um hábito de vida saudável, coma verduras verdes e peixes e principalmente evite fumar. A consulta de rotina com oftalmologista, associada à avaliação da retina através do exame de fundo de olho, também é importante para detectar alterações precocemente, principalmente quando há história familiar.
Como reverter a degeneração macular?
Não é possível reverter a DMRI, mas existem medicações com base em complexos vitamínicos e antioxidantes que podem retardar a progressão da doença. A vitamina C, zeaxantina, luteína, vitamina E, Zinco e Cobre estão dentre os principais componentes da fórmula. Normalmente estas vitaminas devem ser usadas em pacientes com casos avançados num dos olhos, na intenção de prevenir a progressão no olho “bom”. Entretanto, não é incomum a extrapolação para casos com doença menos avançada. É importante conversar com o retinólogo a respeito desta possibilidade, seus riscos e benefícios.
Como é feito o diagnóstico da degeneração macular?
O simples exame de mapeamento de retina (fundo de olho) é capaz de detectar a DMRI. Entretanto, hoje em dia dispomos do moderno exame de tomografia da retina (OCT). Este exame abriu novas possibilidades no diagnóstico e acompanhamento da doença, sendo hoje o principal método usado no diagnóstico e seguimento dos casos.
Como a OCT consegue medir a espessura das estruturas da retina, é muito utilizada no acompanhamento da resposta ao tratamento, quando a quantificação é fundamental. Além disso, o médico retinólogo pode solicitar a angiografia retiniana com contraste venoso em alguns casos selecionados, quando há dúvida no diagnóstico.
Mais recentemente, houve o surgimento da angiografia através da OCT, outra revolução no diagnóstico da DMRI. Este exame mostra como está a circulação sanguínea da retina sem o uso de contraste, sendo também uma grande alternativa em casos de dúvida diagnóstica.
Degeneração Macular tem cura?
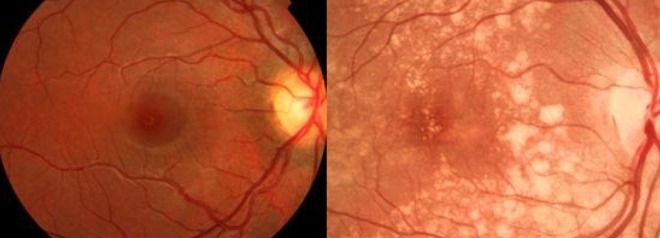
A DMRI tem 2 formas principais, a forma seca e a forma úmida. A forma seca da doença é a mais comum. Ela tem uma evolução mais lenta, mas pode causar atrofia da retina na região macular, provocando a perda visual irreversível. Não existe tratamento específico para a DMRI seca. Em alguns casos o médico prescreve o complexo vitamínico na intenção de retardar o processo de deterioração da visão.
À esquerda uma retina normal e à direita observa-se DMRI na forma seca associado a atrofia (área mais clara) da parte central da mácula.
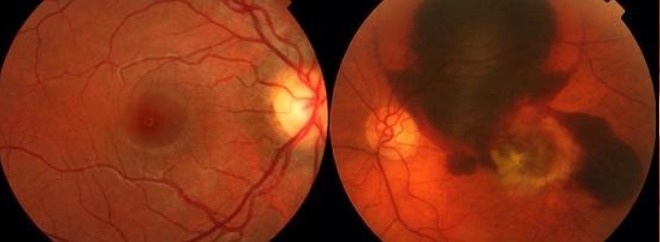
A forma úmida é caracterizada pelo aparecimento de um complexo de vasos abaixo da retina que podem sangrar e edemaciar (inchar) a retina na região macular, causando distorção e/ou perda da visão central de forma rápida e súbita.
À direita uma retina normal e à esquerda observa-se o complexo vascular no centro da mácula associado a grande hemorragia adjacente.
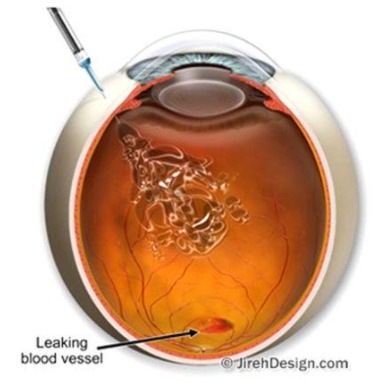
Este estágio deve ser tratado com injeção intraocular ou intravítrea de uma medicação quimioterápica anti-angiogênica que combate o complexo vascular. Estas medicações servem para estabilizar o vazamento destes vasos, diminuindo o inchaço da retina e o risco de sangramento.
As opções existentes atualmente são o AVASTIN, LUCENTIS e EYLIA. Existem diversos estudos em andamento com possibilidade de aparecimento de novas medicações. Neste momento, uma medicação nova chamada BROLUCIZUMABE, com nome comercial de BEOVU nos EUA, aguarda a autorização das agências reguladoras no Brasil e é esperada sua liberação para uso em 2021, o que pode trazer melhores resultados aos pacientes.
Como é feita a injeção intra-vítrea ou intra-ocular?
Apesar do nome que causa arrepios, a injeção intraocular não é dolorosa, pois usamos anestésico colírio antes da aplicação. A aplicação deve ser feita em sala de procedimento ou sala cirúrgica com o uso de materiais e medicamentos estéreis.
Alguns médicos preferem deixar os pacientes em jejum por 4 a 6 horas, mas não é obrigatório. A sedação venosa raramente é feita, pois necessita de punção venosa e aumenta o risco sistêmico do procedimento por causa do sedativo.
A aplicação é realizada na parte branca do olho e é bem rápida, como uma vacina. Após a injeção a visão fica embaçada por 15 a 30 minutos, melhorando progressivamente até voltar ao estado de antes do procedimento em poucas horas. É comum irritação leve, bem como a percepção de bolinhas na parte de baixo da visão por 2 ou 3 dias após a injeção. Estas bolinhas são um resíduo de ar que fica no final da seringa para garantir que a medicação entre por completo dentro do olho.
A maioria dos médicos prescreve colírio antibiótico após as injeções, mas também não é obrigatório, pois não há evidência que isso diminua o risco de infecções. Não há restrições importantes após este tratamento, mas se deve evitar banho de imersão (mar ou piscina) nos 3-5 dias pós-aplicação. Os riscos principais da injeção intravítrea são infecção intra-ocular (chamada de endoftalmite), inflamações retinianas, descolamento de retina e hemorragia no vítreo, mas estas são complicações muito raras.
Por quanto tempo deve ser feito o tratamento da Degeneração Macular com as injeções intra-vítreas?
Existem vários protocolos de tratamento da DMRI com as injeções intra-vítreas. Os protocolos mais utilizados sugerem uma sequência inicial de 3 a 6 aplicações, 1 por mês, total de 3 a 6 meses de tratamento portanto. Após este ciclo inicial, o médico irá decidir a frequência de injeções de acordo com a resposta ao tratamento.
Não existe tempo ou quantidade de injeções pré definidas. Alguns pacientes responderão bem ao tratamento e precisarão de poucas aplicações. Outros terão necessidade de tratamento prolongado por anos, com alta frequência de aplicações e trocas de medicação. Por isso é tão importante o retinólogo estar atualizado com os novos estudos que indicam os melhores caminhos a seguir em cada caso.
De qualquer forma, as injeções mudaram a história natural da doença. Se antes a maioria destes pacientes evoluíam com cegueira, hoje temos a capacidade de preservar a visão dos nossos pacientes.
Quem tem degeneração macular pode fazer cirurgia de catarata?
Pode sim! Apesar de o olho ser um órgão pequeno, a cirurgia de catarata acontece na parte da frente do olho, enquanto a mácula fica na parte posterior do olho, ou seja, “do outro lado”. Um não interfere no outro diretamente. Fato é que, tanto a catarata quanto a DMRI, são condições que afetam os idosos, logo não é incomum a necessidade de tratar simultaneamente ambas as doenças.
Quem tem degeneração de mácula pode dirigir?
A liberação para a direção depende da visão do paciente, e não da doença. Se o indivíduo tiver visão normal nos 2 olhos, mesmo tendo a degeneração macular, não há qualquer impedimento à direção. Via de regra, para ter uma carteira de motorista NÃO profissional, uma pessoa deve ter a visão normal em pelo menos um olho, independente da causa de baixa de visão no outro olho.



